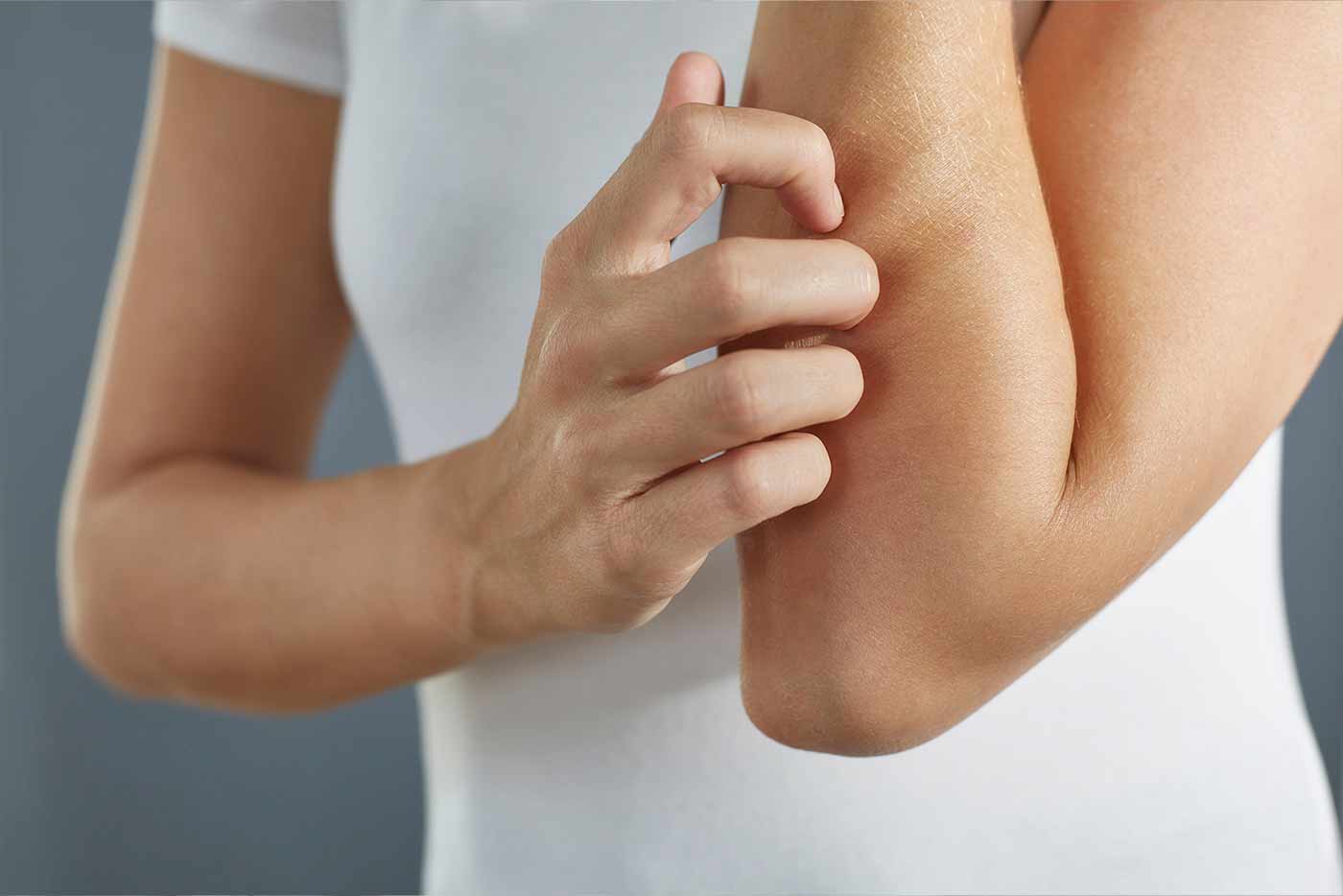
Chronische Hautentzündung mit quälendem Juckreiz
Die Neurodermitis, auch atopisches oder endogenes Ekzem genannt, ist eine chronische Hauterkrankung, die durch entzündliche, juckende Hautstellen gekennzeichnet ist. Typischerweise sind die großen Gelenkbeugen, die Hände und Füße oder auch die Kopfhaut betroffen. Schließlich kann aber jede Körperstelle von entzündlichen, schuppenden, nässenden und teils quälend juckenden Hautveränderungen betroffen sein. Sie tritt häufig in Schüben auf und kann in verschiedenen Formen und Schweregraden auftreten.
Neurodermitis im Überblick
Es wird angenommen, dass genetische Faktoren eine Rolle spielen, da die Erkrankung oft in Familien vorkommt. Auch Umweltfaktoren wie Allergien, Stress oder klimatische Veränderungen können Schübe auslösen oder verstärken.
In Deutschland sind ca. 20 % der Kinder betroffen. In vielen Fällen nimmt die Neigung bis nach Pubertät wieder ab. Allerdings sind auch ca. 5% aller Erwachsenen mit teils schweren Symptome betroffen.
In den meisten Fällen führt eine Kombination aus verschiedenen Einflussfaktoren zu akuten Schüben oder auch zu einem chronischen Verlauf der Erkrankung.
- Genetische Veranlagung: Es gibt eine familiäre Häufung von Neurodermitis, was auf eine genetische Prädisposition hinweist. Menschen mit einer familiären Geschichte von Hautkrankheiten wie Neurodermitis, Asthma oder Heuschnupfen haben ein höheres Risiko, selbst daran zu erkranken.
- Fehlfunktion der Hautbarriere: Bei Menschen mit Neurodermitis ist die Hautbarriere häufig geschwächt, was bedeutet, dass schädliche Stoffe wie Bakterien, Allergene oder Umweltfaktoren leichter in die Haut eindringen können. Gleichzeitig geht durch die geschädigte Haut mehr Feuchtigkeit verloren, was zu trockener Haut und einer verstärkten Entzündung führt.
- Überaktive Immunantwort: Das Immunsystem von Menschen mit Neurodermitis reagiert oft überempfindlich auf Umweltfaktoren. Eine zu starke Immunantwort auf normalerweise harmlose Reize führt zu entzündlichen Reaktionen in der Haut. Dies können Allergene sein (z.B. Pollen und Hausstaubmilben)
- Umweltfaktoren: Bestimmte äußere Faktoren wie chemische Reizstoffe (z. B. bestimmte Seifen oder Waschmittel), häufiger Wasserkontakt oder wechselnde Wetterbedingungen (sehr kalt oder trocken) können Neurodermitis-Symptome verschärfen.
- Stress: Psychische Belastung und emotionaler Stress können einen Schub auslösen und/oder die Symptome verschärfen. Viele Betroffene berichten von einer Verschlechterung der Hautprobleme in stressigen Phasen.
- Das Mikrobiom der Haut: Auch das Gleichgewicht der Mikroorganismen auf der Haut könnte eine Rolle spielen. Bei Menschen mit Neurodermitis gibt es oft ein verändertes Mikrobiom, was das Risiko für Entzündungen erhöhen kann. Insbesondere können bestimmte Bakterien (Staphylokokken) und Hefepilze einen erheblichen Einfluss auf die Erkrankung haben.
Es gibt keine Heilung, aber die Symptome können durch eine Kombination aus Hautpflege, Medikamenten (wie Kortison oder Immunmodulatoren) und anderen therapeutischen Maßnahmen heutzutage sehr gut behandelt werden.
Hautreinigung
Weniger ist oft mehr. Häufiges Baden und Duschen kann die Entzündungsbereitschaft erhöhen. Auf eine sanfte Reinigung sollte geachtet werden: am besten sind milde, pH-neutrale Duschgele oder Seifen ohne Duftstoffe. Heiße Duschen oder Bäder sollten vermieden werden, da sie die Haut austrocknen können. Lauwarmes Wasser ist besser. Direkt nach dem Duschen sollte die Haut beispielsweise nur abgetupft und gleich mit einem Pflegeprodukt behandelt werden.
Basispflege
Geeignete, fetthaltige, unparfümierte Pflegeprodukte wie Salben oder Cremes stärken die Hautbarriere. Produkte mit Urea (Harnstoff), Ceramiden, Dexpanthenol und Glycerin sind besonders empfehlenswert.
Hautpflegeprodukte mit beispielsweise Duft- und Konservierungsstoffen sollten vermieden werden. Diese können die Haut zusätzlich reizen.
Lokaltherapie
Bei milden bis mittelschweren Krankheitsschüben kommen rezeptpflichtige kortisonhaltige oder immunmoduliernde Cremes und Salben zum Einsatz. Gelegentlich werden diesen desinfizierende oder antibiotisch wirksame Inhaltsstoffe beigefügt. Generell sollte im akuten Schub sehr intensiv behandelt werden. Nach einigen Tagen kann bei mittelgradiger Krankheitsaktivität das Medikament ausgeschlichen werden. Zeichnet sich ein chronischer Verlauf ab, kommt eine sogenannte „proaktive Therapie“ zum Einsatz. Hierbei wird die verordnete Salbe mittelfristig ein- bis zweimal pro Woche
Psychische Faktoren
Spielen chronische seelische Triggerfaktoren im Vordergrund kann auch eine psychologische Mitbehandlung durch einen Psychologen*in sinnvoll sein.
UV-Therapie
Ein wichtiger Bestandteil der Therapie ist die Anwendung von UV-Licht, das nachweislich eine günstige Auswirkung auf die Hautveränderungen bei Psoriasis hat. Die Bestrahlung mit UV-Licht kann allein oder in Kombination mit verschiedenen Medikamenten (Fotochemotherapie oder PUVA) erfolgen.
Systemtherapie
Bei einer mittelgradigen bis schweren Neurodermitis, kann eine systemische Therapie in Betracht gezogen werden. Das bedeutet, dass die Betroffenen Tabletten einnehmen oder Spritzen beziehungsweise Infusionen erhalten.
Zu den systemisch verabreichten Medikamenten gehören schon lange bekannte Wirkstoffe wie Kortison und Cyclosporin in Tablettenform. Modernere Medikamente umfassen die sogenannten Biologicals, die als Injektionen in Intervallen von 4–12 Wochen verabreicht werden und sogenannte Small Molecules die als Tabletten eingenommen werden können. Sie alle sind gegen spezielle Bestandteile des Immunsystems gerichtet und unterdrücken damit verschiedene Entzündungswege der Neurodermitis. Hierzu ist eine intensive Betreuung in unserer Spezialsprechstunde erforderlich.
Die Einschätzung und die Erarbeitung einer Therapiestrategie erfolgt höchst individualisiert und erfordert viel Zeit in unserer Sprechstunde. Um bereits vorab eine Einschätzung des Schweregrades Ihrer Erkrankung zu erhalten, bitten wir Sie, vor dem nächsten Besuch folgende Formulare ausgefüllt mitzubringen oder per email an uns zu schicken.